پارکینسون یکی از شایعترین اختلالات نورودژنراتیو است که بیشتر در میانسالی یا سالمندی بروز میکند. این بیماری با علائمی مثل لرزش دستها، کندی حرکت، سفتی عضلات و اختلال در تعادل شناخته میشود، اما آغاز آن معمولا تدریجی و خاموش است. به همین دلیل، آگاهی از علائم اولیه نقش مهمی در تشخیص زودهنگام و آغاز به موقع درمان دارد؛ درمانی که میتواند تا حد زیادی کیفیت زندگی بیمار را حفظ کند. در سالهای اخیر، علاوه بر داروهای کنترلکننده علائم، روشهای غیردارویی مثل فیزیوتراپی، کاردرمانی و آموزش خانواده بیمار نیز در مدیریت این بیماری اهمیت یافتهاند. دکتر ابوالحسن ارتیاعی، متخصص مغز و اعصاب، با تجربه گسترده در زمینه تشخیص و درمان بیماریهای حرکتی مانند پارکینسون، در مسیر بهبود بیماران نقشی موثر ایفا میکنند. تمرکز ایشان بر درمان جامع، شامل بهرهگیری از روشهای توانبخشی، آموزش فرد و خانواده و انتخاب دقیق داروهاست. اگر در خود یا اطرافیانتان نشانههایی از پارکینسون مشاهده میکنید، برای آشنایی دقیقتر با علائم هشداردهنده و روشهای درمان، تا انتهای این مقاله با ما همراه باشید.
پارکینسون چیست؟
پارکینسون نوعی بیماری عصبی مزمن و پیشرونده است که بهطور عمده سیستم حرکتی بدن را تحت تاثیر قرار میدهد. این بیماری ناشی از کاهش تدریجی سلولهای عصبی در مغز است. دوپامین یک ماده شیمیایی ضروری برای هماهنگی حرکات بدن است و با کاهش آن، علائمی مانند لرزش غیرقابل کنترل، سفتی عضلات، کاهش حرکات و مشکلات تعادل و هماهنگی بروز میکنند. علاوه بر علائم حرکتی، پارکینسون میتواند منجر به مشکلات غیرحرکتی مانند افسردگی، اختلالات خواب، کاهش توانایی بویایی و تغییرات شناختی شود. علائم این بیماری به تدریج شدید میشوند و نیاز به درمانهای دارویی، فیزیوتراپی و در بغضی از موارد جراحیهای خاص دارند. در حال حاضر درمانی برای توقف کامل پیشرفت پارکینسون وجود ندارد، اما با مدیریت صحیح میتوان کیفیت زندگی بیماران را بهبود بخشید.
علتهای بیماری پارکینسون
بیماری پارکینسون یک نوع اختلال عصبی است که بر حرکت اعضای بدن فرد تاثیر میگذارد. عوامل مختلفی میتوانند در ایجاد این بیماری نقش داشته باشند. از عوامل ژنتیکی گرفته تا مواردی که به صورت غیرمسقیم در بیماری پارکینسنون تاثیر دارند باعث به وجود آمدن این بیماری در افراد میشوند. بیماری پارکینسون نیز مانند سایر بیماریهای عصبی دارای پیچیدگیهای خاصی است. مهمترین عوامل ایجاد بیماری پارکینسون عبارتاند از:
عوامل ژنتیکی و محیطی
عوامل ژنتیکی و محیطی نقش مهمی در ابتلا به بیماری پارکینسون دارند. در بعضی از موارد جهشهای ژنتیکی میتوانند زمینهساز بیماری باشند. در افرادی که سابقه بیماری پارکینسون در خانواده آنها وجود دارد، خطر ابتلا به این بیماری زیاد است. همچنین عوامل محیطی مانند تماس با سموم مختلفی مثل مواد شیمیایی صنعتی، آلودگی آب و هوا و استفاده از بعضی داروها و مواد مخدر، میتواند بروز بیماری پارکینسون را تسریع کند. این عوامل مخصوصا در مناطقی که آلودگی محیطی بالاست، میتوانند ریسک بیماری را بیشتر کنند.
از دست رفتن دوپامین
دوپامین یک ماده شیمیایی (نورترانسمیتر) است که نقش مهمی در تنظیم حرکت بدن دارد. این ماده از سلولهای عصبی به سلولهای دیگر منتقل میشود تا پیامهای حرکتی را کنترل کند. وقتی سطح دوپامین کاهش مییابد، هماهنگی حرکات بدن دچار مشکل میشوند. در این زمان علائم پارکینسون مانند لرزش، سفتی عضلات، کندی حرکات و مشکلات تعادل ظاهر میشوند.
صدمات ناشی از جراحات
ضربههای مکرر به سر، در اثر تصادفات یا ورزشهای پرفشار و تماسی مانند بوکس، فوتبال و هاکی، میتوانند آسیبهای تدریجی اما جدی به مغز وارد کنند. این آسیبها ممکن است به ساختارهایی در مغز صدمه بزنند که در کنترل حرکات بدن نقش مهمی دارند. در بعضی از موارد، پیامد این آسیبها بروز علائمی شبیه به پارکینسون است؛ حالتی که از آن با عنوان سندروم پارکینسون ناشی از تروما نیز یاد میشود. این نوع پارکینسون با نوع کلاسیک آن که منشا تخریب نورونی دارد تفاوتهایی دارد، اما توجه به سابقه آسیب مغزی در بیماران، برای تشخیص و درمان دقیق ضروری است.
تجمع اجسام لوئی در مغز
اجسام لوئی، تودههای غیرطبیعی از پروتئین هستند که درون سلولهای عصبی مغز شکل میگیرند. این تودهها عملکرد طبیعی نورونها را مختل میکنند و در صورت گسترش، میتوانند منجر به تخریب سلولی شوند. اثر این اجسام تنها به پارکینسون محدود نمیشود. در نوعی دیگر از اختلالات مغزی به نام دمانس با اجسام لوئی، این تودهها در نواحی مربوط به تفکر، حافظه و رفتار جمع شده و باعث بروز اختلالات شناختی، توهم و تغییرات رفتاری میشوند.
داروها
گاهی مصرف بعضی از داروها میتواند منجر به بروز علائمی شبیه بیماری پارکینسون شود. این حالت که پارکینسونیسم دارویی نام دارد، در واقع با خود بیماری پارکینسون متفاوت است و معمولا با قطع یا تنظیم دارو، علائم بهبود مییابند. داروهایی که بر سیستم دوپامین مغز اثر میگذارند مانند بعضی داروهای ضدروانپریشی یا ضدتهوع، بیشتر در این زمینه نقش دارند. به همین دلیل، مصرف اینگونه داروها باید حتما تحت نظر پزشک و با رعایت دوز مناسب انجام شود. خوددرمانی یا مصرف خودسرانه دارو، در بلندمدت میتواند علاوه بر بروز عوارض ناخواسته، روند تشخیص بیماریهای عصبی را نیز پیچیدهتر کند.
بیماری عروق مغزی
بیماری عروق مغزی (Cerebrovascular disease) به اختلالاتی گفته میشود که بر رگها و جریان خون مغز تاثیر میگذارند و باعث ایجاد مشکلات عصبی میشوند. افراد مبتلا به این بیماری معمولا دچار انسداد، تنگی، یا پارگی رگهای خونی مغز میشوند. بیماری عروق مغزی به دلیل تاثیر منفی که بر مغز میگذارد، اختلالاتی را در قسمتهای مختلف مغز ایجاد میکند که باعث بروز بیماری پارکینسون میشود.
آنسفالیت مغزی
آنسفالیت مغزی (Encephalitis) یک التهاب حاد یا مزمن در بافت مغز است که معمولا به دلیل عفونت ویروسی، عفونتهای باکتریایی، قارچی یا حتی واکنشهای ایمنی بدن ایجاد میشود. این بیماری در افرادی که دارای سیستم ایمنی ضعیفی هستند ایجاد میشود و باعث بروز التهاباتی در مغز میشود.
انواع پارکینسون
بیماری پارکینسون به شکلهای مختلفی ایجاد میشود که هر کدام ویژگیهای خاص خود را دارند. پارکینسون بهطور کلی به دو دسته اصلی تقسیم میشود: بیماری پارکینسون اولیه، سندرومهای پارکینسونی ثانویه و پارکینسونیسم آتیپیک که ناشی از آسیبهای مغزی، عوارض جانبی بعضی از داروها یا بیماریهای دیگر مانند سکته مغزی یا تروما هستند. شناخت دقیق نوع پارکینسون برای تعیین بهترین روش درمانی و پیشبینی روند بیماری بسیار مهم است. از انواع پارکینسون میتوان به موارد زیر اشاره کرد:
- بیماری پارکینسون اولیه (Idiopathic Parkinson’s Disease): کاهش تولید دوپامین در مغز به تدریج باعث بروز علائمی مانند لرزش، سفتی عضلات و کندی حرکت میشود.
- سندرومهای پارکینسونی ثانویه (Secondary Parkinsonism): به دلایل مختلفی مانند آسیب مغزی، داروها، عفونتها یا دیگر بیماریها ایجاد میشوند.
- پارکینسون آتیپیک (Atypical Parkinsonism): شامل چند سیستمی، هستهای، دژنراسیون قشر و عقدههای قاعدهای و زوال عقل با اجسام لویی است.
در مورد تفاوت زوال عقل و آلزایمر بیشتر بخوانید.
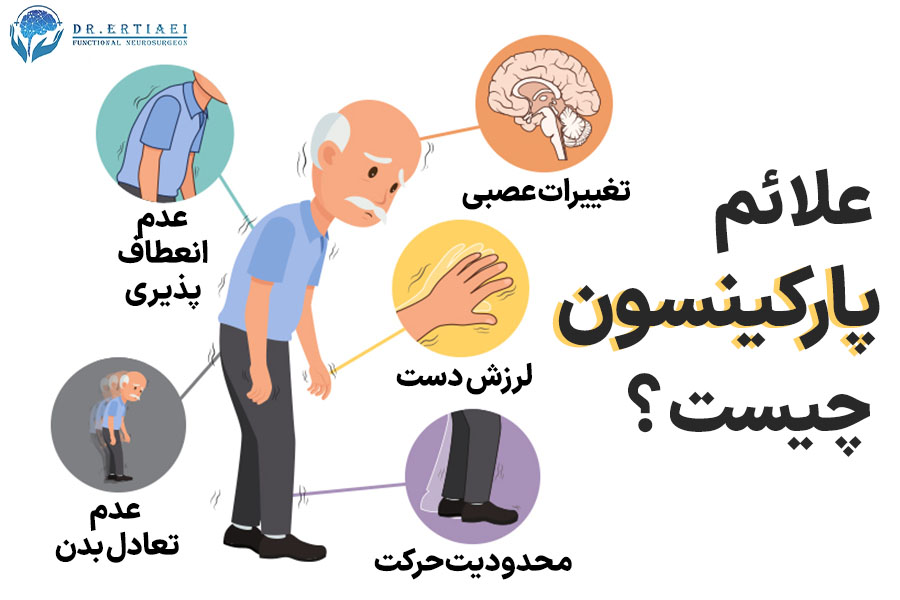
علائم پارکینسون
علائم بیماری پارکینسون به مرور زمان شروع به ایجاد شدن میکنند و افزایش مییابند. این علائم به دلیل کاهش سطح دوپامین در مغز و اختلال در کنترل حرکات بدن ظاهر میشوند و در بسیاری از موارد با بیماریهای دیگر اشتباه گرفته میشوند. بعد از ایجاد شدن علائم پارکینسون، برای بررسیهای بیشتر باید به پزشک مراجعه کنید. علائم بیماری پارکینسون عبارتاند از:
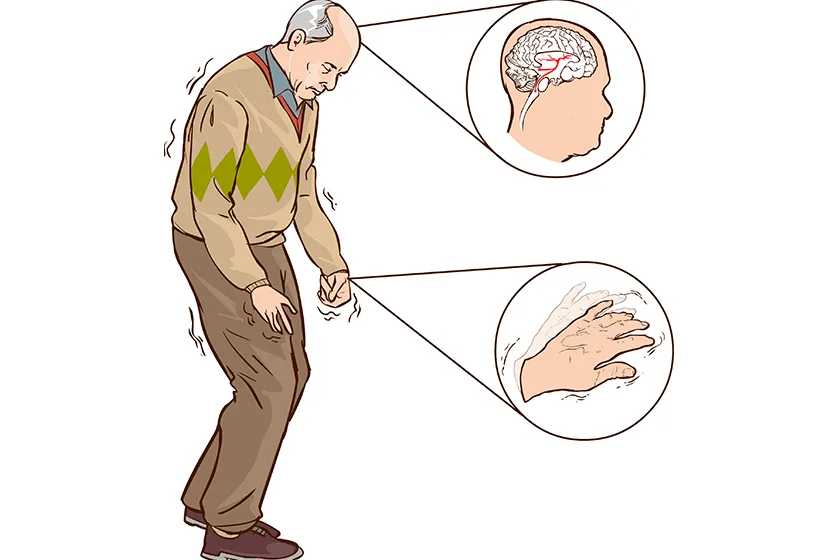
لرزش
لرزش (ترمور) یکی از بارزترین و شایعترین علائم بیماری پارکینسون است که در مراحل ابتدایی بروز میکند. این لرزش معمولا در دستها، بازوها، پاها، لبها یا حتی چانه دیده میشود و ویژگی مشخص آن، بروز در حالت استراحت است. با شروع حرکت، شدت لرزش کاهش مییابد یا حتی موقتا از بین میرود. در بیشتر موارد، لرزش ابتدا در یک طرف بدن ظاهر میشود و بهتدریج ممکن است به سمت دیگر نیز گسترش یابد. این نشانه دردناک نیست، اما میتواند زندگی روزمره فرد را مختل کند و از نظر روانی نیز فشار زیادی به فرد مبتلا وارد کند.
سفتی عضلانی
سفتی یا ریجیدیتی عضلانی به معنای سفتشدن عضلات در نواحی مختلفی از بدن مانند گردن، شانه، بازوها و پاها است. این سفتی میتواند باعث محدودیت در حرکت، کاهش انعطافپذیری و دشواری در انجام فعالیتهای روزمره شود. گاهی اوقات نیز سفت شدن عضلات با درد همراه است.
کندی حرکت
کندی و کاهش سرعت در حرکت از دیگر علائم پارکینسون است. افراد مبتلا به این بیماری امکان دارد موقع حرکت گامهای کوتاهتری بردارند و حرکاتشان آهستهتر و نامنظمتر شود. تغییر در حرکت برای این افراد سخت است و میتواند بهطور قابلتوجهی بر کیفیت زندگی فرد تاثیر بگذارد و باعث بروز افسردگی و دیگر مشکلات شود.
عدم تعادل
بعضی از افراد مبتلا به پارکینسون مشکلاتی در حفظ تعادل خود دارند و در تغییر موقعیتهای بدنی مانند: بلند شدن، نشستن و راهرفتن دچار مشکل میشوند. این اختلالات میتواند منجر به زمین خوردن و صدمات ناشی از آن شود. در این زمان فرد دچار سرگیجه و یا سنگینی در سر نیز میشود.
عوارض رفتاری و روانشناختی
پارکینسون میتواند باعث تغییرات روانی و رفتاری در فرد شود. این تغییرات شامل: افسردگی، اضطراب، مشکلات خواب، کاهش حافظه و تغییرات شخصیتی است. این عوارض زندگی شخصی و اجنماعی فرد را به شدت تحت تاثیر قرار میدهد. برای جلوگیری از ایجاد این عوارض باید ورزشهای سبک و یا پیاده روی انجام شوند تا ذهن بتواند آرامش نسبی خود را به دست آورد.
تغییرات عصبی
بیماری پارکینسون تنها به لرزش و کندی حرکت محدود نمیشود. این بیماری میتواند تغییرات گستردهای در سیستم عصبی ایجاد کند که خود را در قالب علائم غیرحرکتی نشان میدهند. علائمی که گاه قبل از نشانههای حرکتی ظاهر میشوند. از جمله این تغییرات میتوان به اختلالات خواب، کاهش حس بویایی و چشایی، مشکلات گوارشی، اختلالات جنسی و حتی دشواری در تنفس اشاره کرد.
چه کسانی بیشتر در معرض ابتلا به پارکینسون هستند؟
پارکینسون میتواند افراد مختلفی را درگیر کند. تا به امروز افراد در سنین مختلف و با سبک زندگیهای متفاوت به این بیماری مبتلا شدهاند و نمیتوان بهطور کاملا واضح گفت که چه افرادی به این بیماری مبتلا میشوند. اما بعضی از عوامل و افراد میتوانند در ابتلا به این بیماری، تاثیرگذار باشند. کسانی که بیشتر در معرض ابتلا به پارکینسون هستند عبارتاند از:
- پارکینسون بیشتر در افراد بالای 60 سال رخ میدهد، اگرچه ممکن است در افراد جوانتر هم دیده شود.
- مردان حدود 1.5 برابر بیشتر از زنان به پارکینسون مبتلا میشوند.
- اگر فردی در خانوادهاش کسی را داشته باشد که به پارکینسون مبتلاست، احتمال بیشتری برای ابتلا دارد.
- اشخاصی که به مدت طولانی در معرض آفتکشها، علفکشها، حشرهکشها، فلزات سنگین یا مواد شیمیایی صنعتی هستند.
- کسانی که در ورزشهای رزمی یا فوتبال حرفهای فعالیت دارند.
- افرادی که خواب کافی و رژیم غذایی مناسبی ندارند.
تشخیص بیماری پارکینسون
تشخیص بیماری پارکینسون میتواند پیچیده باشد، زیرا این اختلال عصبی، به تدریج و با علائم غیرقابل تشخیص آغاز میشود. به همین دلیل، شناسایی دقیق و به موقع بیماری پارکینسون اهمیت زیادی دارد. در ادامه، مراحل و روشهای رایج تشخیص این بیماری را بررسی خواهیم کرد:
تشخیص بالینی و معاینه فیزیکی
اولین مرحله در تشخیص پارکینسون، معاینه بالینی توسط پزشک متخصص است. پزشک با توجه به سابقه پزشکی و بررسی علائم بالینی شما، به بررسی نشانههای اصلی بیماری میپردازد. علائم حرکتی از جمله لرزش در دستها، سفتی عضلات و کاهش حرکات میتوانند به پزشک در تشخیص بیماری کمک کنند. این معاینه شامل بررسی حرکات بدن، هماهنگی و تعادل است که به شناسایی نشانههای اولیه بیماری پارکینسون کمک میکند.
آزمایشهای تشخیصی و تخصصی
تشخیص بیماری پارکینسون بیشتر بر پایه معاینه بالینی و بررسی علائم است، اما برای اطمینان بیشتر، از آزمایشهای تصویربرداری و ارزیابیهای تخصصی کمک گرفته میشود. تصویربرداریهایی مانند سیتیاسکن یا امآرآی (MRI)، برای بررسی ساختار مغز و شناسایی آسیبهای احتمالی مانند سکته یا تومور بهکار میروند. در موارد خاص، از اسکنهای پیشرفتهتری مانند پتاسکن (PET) یا داپامین ترانسپورتر اسکن (DaTscan) برای بررسی میزان فعالیت دوپامین در مغز استفاده میشود. همچنین، در بعضی از افراد، مخصوصا کسانی با سابقه خانوادگی بیماری، آزمایشهای ژنتیک نیز ممکن است برای شناسایی جهشهای مرتبط مفید باشند.
پارکینسون یک بیماری پیشرونده است و با گذشت زمان علائم آن افزایش پیدا میکنند. این بیماری دارای مراحل مختلفی است و به پنج گروه تقسیم میشود و این دستهبندی به پزشکان کمک میکند تا بهتر و راحتتر بتوانند این بیماری را درمان کنند.
| مراحل بیماری | علائم |
| مرحله اول: علائم خفیف | علائم بسیار خفیف است و ممکن است فقط در یک طرف بدن احساس شوند. |
| مرحله دوم: ایجاد علائم ظاهری | سفتی عضلات، لرزش و تغییر در حالات چهره |
| مرحله سوم: اختلال در حرکت | کند شدن حرکات، مشکل در تعادل و زمین خوردن از علائم رایج این دوره هستند. |
| مرحله چهارم: عدم توانایی در حرکت | در این مرحله، ایستادن بدون واکر یا وسیله کمک حرکتی بسیار دشوار خواهد بود. |
| مرحله پنجم: پیشرفت بیماری | فرد در تمام ساعات روز به کمک دیگران نیاز دارد. |
درمان پارکینسون
در حال حاضر، درمان بیماری پارکینسون بیشتر بر کنترل علائم و کاهش شدت آنها تمرکز دارد. روشهای درمان شامل داروهای ضدپارکینسونی، فیزیوتراپی، رژیم غذایی مناسب، ورزشهای مخصوص پارکینسون و در بعضی موارد جراحی هستند. همچنین، در بعضی مواقع از درمانهای جدید مانند استفاده کنترل شده از داروی لوودوپا (یک داروی موثر برای کاهش علائم) نیز بهره گرفته میشود. در ادامه، با روشهای مختلف درمان پارکینسون بیشتر آشنا خواهیم شد:
درمان دارویی
درمان دارویی بیماری پارکینسون برای مدیریت علائم و بهبود کیفیت زندگی بیماران بسیار حیاتی است. این درمانها با اهداف مختلف و به وسیله دستههای مختلف دارویی انجام میشوند. درمان دارویی پارکینسون باید تحت نظر پزشک متخصص انجام شود تا بیمار دچار تداخلات دارویی و عوارض ناشی آن نشود. از جمله داروهایی که برای درمان پارکینسون مورد استفاده قرار میگیرند میتوان به موارد زیر اشاره کرد:
- لوودوپا (Levodopa)
- آگونیستهای دوپامینی (Dopamine Agonists)
- مهارکنندههای آنزیم مونوآمین اکسیداز (MAO-B Inhibitors)
- آنتیکولینرژیکها (Anticholinergics)
- آمانتادین (Amantadine)
جراحی
جراحی پارکینسون به عنوان یک گزینه درمانی برای بیماران مبتلا به پارکینسون در نظر گرفته میشود که درمانهای دارویی و سایر روشهای غیرجراحی به اندازه کافی موثر نبودهاند. این نوع جراحیها هدفشان کاهش علائم حرکتی ناخواسته و بهبود کیفیت زندگی بیمار است. در موارد زیر، روشهای مختلف جراحی پارکینسون معرفی شدهاند که عبارتاند از:
- عمل جراحی عمیق مغز (DBS)
- تلفیق عمل جراحی مغز و تحریک عصبی هسته زیرتالامیک (STN-DBS)
- رادیوفرکوئنسی ثابت (RF)
- تلفیق عمل جراحی مغز و تحریک عصبی هسته پالیدوس داخلی (GPi-DBS)
درمانهای رفتاری
درمانهای رفتاری، مخصوصا روشهای شناختیرفتاری (CBT)، ابزارهای موثری برای مدیریت و بهبود علائم بیماری پارکینسون هستند. CBT تمرکز بر رابطه بین افکار، احساسات و رفتارها دارد و به فرد کمک میکند تا نحوه تفکر و رفتارهای خود را تغییر دهد. این موضوع میتواند تاثیر مثبتی بر روند بیماری و بهبود آن داشته باشد. در این روش، آموزش مهارتهای مدیریت استرس، تکنیکهای تغییر رفتار و مهارتهای ارتباطی از جمله روشهای اصلی هستند که به فرد کمک میکنند تا بهطور موثرتری با مشکلات روانی مانند: اضطراب، افسردگی، اختلالات خواب و سایر مشکلات روانشناختی مقابله کند.
فیزیوتراپی
درمان فیزیکی یا فیزیوتراپی پارکینسون به عنوان یک روش کمکی در مدیریت این بیماری کاربرد دارد و هدف آن بهبود علائم حرکتی، افزایش مهارتهای حرکتی و ارتقا کیفیت زندگی بیماران است. فیزیوتراپی باید تحت نظر پزشک یا فیزیوتراپیست حرفهای و متخصص انجام شود و شامل روشهای مختلفی مانند تمرینات حرکتی، هوازی و تمرینات کنترل حرکتی است.
رژیم غذایی
تغذیه سالم و منظم نقشی حیاتی در مدیریت و کنترل علائم بیماری پارکینسون ایفا میکند. رژیم غذایی مناسب میتواند به بهبود کیفیت زندگی بیماران و کاهش علائم مرتبط با بیماری کمک کند. بعضی از نکات مهم در رژیم غذایی بیماران پارکینسون شامل موارد زیر هستند:
- میوهها و سبزیجات تازه، مانند توتفرنگی، زغالاخته، کلم بروکلی و اسفناج، منابع غنی از آنتیاکسیدانها هستند.
- ماهیهای چرب مانند سالمون، تن و ماکرل، که حاوی امگا۳ هستند، به سلامت مغز و کاهش التهاب کمک میکنند.
- مصرف مواد غذایی غنی از فیبر مانند غلات کامل، سبزیجات و میوهها میتوانند به بهبود سلامت دستگاه گوارش و پیشگیری از یبوست در بیماران پارکینسون کمک کنند.
- مصرف کافی آب و مایعات نیز اهمیت دارد، زیرا هیدراته بودن بدن میتواند در کاهش مشکلات گوارشی پارکینسون و حفظ عملکرد بهینه سلولها تاثیر مثبت داشته باشد.
- کاهش مصرف غذاهای پرچرب و دارای قند میتواند برای کنترل وزن و کاهش التهاب مفید باشد.
در مورد رژیم غذایی پارکینسون بیشتر بخوانید.

راههای پیشگیری از پارکینسون
تاکنون راههای پیشگیری مشخصی برای بیماری پارکینسون بهطور کامل شناخته نشدهاند، چون علت بروز بیماری ترکیبی از عوامل ژنتیکی و محیطی است. تحقیقات نشان میدهند بعضی رفتارها و سبک زندگی میتوانند احتمال ابتلا به پارکینسون را کاهش دهند یا شروع بیماری را به تاخیر بیندازند. از مهمترین راههای پیشگیری از پارکینسون میتوان به موارد زیر اشاره کرد:
- ورزش منظم: فعالیت بدنی منظم و ورزشهای هوازی مثل پیادهروی، دوچرخهسواری و شنا میتوانند سلامت مغز را افزایش داده و خطر بیماری را کاهش دهند.
- رژیم غذایی سالم: مصرف مواد غذایی سرشار از آنتیاکسیدانها (مثل میوهها و سبزیجات) و امگا۳ تاثیر زیادی در کاهش ابتلا به بیماری دارند.
- اجتناب از سموم محیطی: کاهش تماس با حشرات، فلزات سنگین و مواد شیمیایی صنعتی که میتوانند به سلولهای عصبی آسیب بزنند.
- کافئین: مصرف معتدل قهوه و چای میتواند خطر ابتلا به پارکینسون را کاهش دهد، البته به شرطی که فرد به کافئین حساسیت نداشته باشد.
- حفظ سلامت روان: مدیریت استرس و حفظ سلامت روان نیز میتواند به بهبود کلی سلامت مغز کمک کند.
کلام پایانی
بیماری پارکینسون نیازمند مدیریت جامع و تخصصی است تا بتوان علائم را کنترل و کیفیت زندگی را بهتر کرد. خوشبختانه با پیشرفتهای علمی و روشهای درمانی نوین، راهکارهای متنوعی برای کاهش عوارض این بیماری وجود دارند؛ از دارودرمانی و فیزیوتراپی گرفته تا جراحیهای پیشرفته که هر یک نقش مهمی در تسکین علائم و افزایش رفاه حال بیمار ایفا میکنند. در این مسیر حساس، داشتن یک پزشک متخصص و باتجربه که با جدیدترین دانش علمی و فناوریهای روز آشنا باشد، بسیار مهم است. دکتر ابوالحسن ارتیاعی، جراح و متخصص مغز و اعصاب با سالها تجربه موفق در درمان بیماری پارکینسون، با رویکردی جامع و شخصیسازی شده، بهترین و موثرترین گزینههای درمانی را برای شما ارائه میدهند. تخصص و تعهد ایشان میتواند مسیر درمان شما را هموار کند و کمک کند تا با اطمینان بیشتری به کیفیت زندگی بهتر دست یابید. اگر به دنبال یک راهنمای مطمئن و کاربلد در درمان پارکینسون هستید، دکتر ارتیاعی بهترین انتخاب شما خواهد بود.
سوالات متداول
اگر هر یک از علائم پارکینسون مانند لرزش، کندی حرکت یا سفتی عضلات را در خود مشاهده کردید، بهتر است هرچه سریعتر به یک متخصص مغز و اعصاب مراجعه کنید.
پارکینسون معمولا ارثی نیست، اما در بعضی از موارد خاص، عوامل ژنتیکی میتوانند نقش داشته باشند و احتمال انتقال بیماری در خانوادهها وجود دارد.
با مراقبتهای مناسب، پیروی از سبک زندگی سالم و رعایت دقیق توصیههای پزشکی، طول عمر بیماران پارکینسون میتواند تا حد زیادی طبیعی و نزدیک به افراد سالم باشد.





دیدگاهتان را بنویسید