پارکینسون یک اختلال عصبی مزمن است که تاثیر قابل توجهی بر حرکت و کنترل عضلات افراد دارد. این بیماری به دلیل کاهش تولید دوپامین، که یک ماده شیمیایی مهم در مغز است، ایجاد میشود. دوپامین نقش کلیدی در انتقال سیگنالهای عصبی برای کنترل حرکتهای مختلف بدن دارد.
در بیماران، سلولهای عصبی در نواحی خاصی از مغز به نام پالیدومی نیگرا و سوبستانتیا نیگرا تخریب میشوند و باعث کاهش تولید دوپامین میشوند. در این مقاله، به بررسی علائم، علتها، تشخیص و روشهای درمان این بیماری پرداخته میشود، تا آخر همراه ما باشید.
پارکینسون چیست؟
پارکینسون، یک بیماری عصبی است که بر اثر اختلال در سیستم عصبی مرکزی ایجاد میشود. سلولهای عصبی موجود در بخشهایی از مغز به نام هستههای رگیو و ساکوبرا باعث ایجاد عوارضی شبیه به لرزش، سفتی عضلانی و محدودیتهای حرکتی دیگر میشوند. این بیماری بیشتر در افراد بالای ۶۰ سال رخ میدهد، ولی ممکن است افراد در سنین پایینتر نیز به این بیماری مبتلا شوند. به طور کلی این بیماری به علت کاهش تولید دوپامین و اختلال در عملکرد نورونهای مرتبط با حرکت و کنترل عضلانی ایجاد میشود.
انواع پارکینسون
هر نوع پارکینسون ممکن است در شدت و نوع علائم متفاوت باشد و نیاز به تشخیص و درمان توسط یک تیم متخصص، از جمله پزشکان مغز و اعصاب، فیزیوتراپیست و سایر متخصصان مرتبط داشته باشد. این بیماری به دو دسته اصلی طبقهبندی میشود:
- اولیه
- ثانویه
نوع اولیه
این نوع پارکینسون، یک بیماری اصلی است و بدون وجود علت خاصی به وجود میآید. علائم نوع اولیه معمولا شامل لرزش عضلانی (ترمور)، سفت شدن عضلات (ریجیدیتی)، محدودیت حرکت، کاهش انعطافپذیری عضلات، مشکلات تعادل و هماهنگی حرکتی است.
نوع ثانویه
این نوع پارکینسون، ناشی از علل دیگری مانند: جراحی مغز، ضربه به سر، عوامل سمی، عفونتها و برخی بیماریهای دیگر است. در این حالت، علائم آن ممکن است به علت آسیب مستقیم به سلولهای عصبی و کاهش تولید دوپامین در مغز به وجود آیند.
همچنین بخوانید: پارکینسون در جوانان
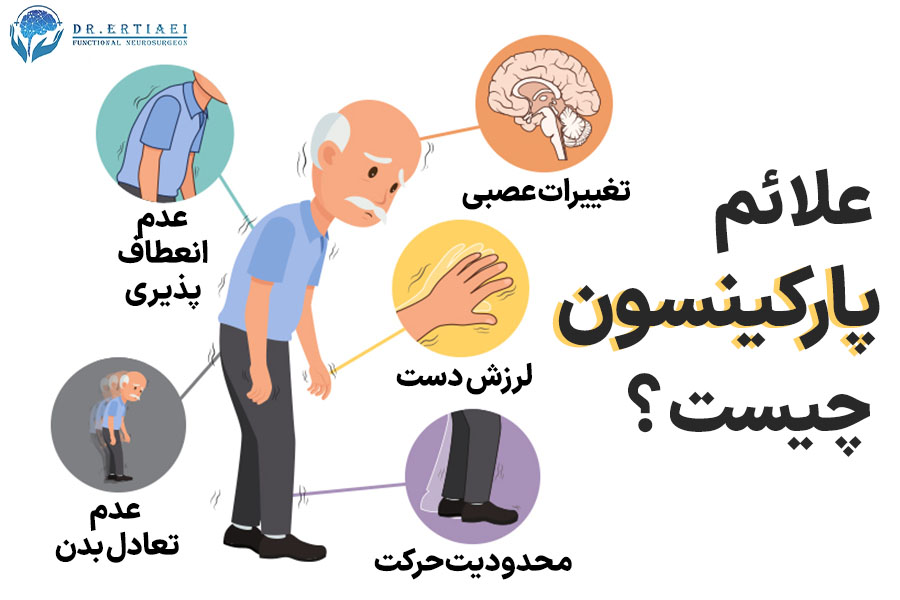
علائم پارکینسون
علائم بیماری پارکینسون میتواند تدریجی و پیشرونده باشد. این علائم معمولا شامل : لرزش دست، پا و صورت، سفتی عضلات، کاهش محدوده حرکتها، مشکلات در تعادل و هماهنگی حرکتی، افتادگی صورت، مشکلات در گفتار و نوشتار، افت کیفیت خواب و افزایش خستگی میباشند.
علائم این بیماری ممکن است در هر فرد متفاوت باشد و در طول زمان پیشرفت کند. برخی از علائم شایع آن عبارتند از:
- لرزش: لرزش عضلانی یا ترمور، عموماً در دستها، بازوها، پاها، صورت و لبها رخ میدهد. این لرزش معمولاً در حالت استراحت شدیدتر است و با حرکت کمتر میشود.
- سفتی عضلانی (ریجیدیتی): عضلات در ناحیه گردن، شانهها، بازوها و پاها سفت میشوند. این مشکل میتواند باعث محدودیت در حرکت، انعطافپذیری و انجام حرکات روزمره شود.
- محدودیت حرکت: حرکات آهستهتر، کوتاهتر و نامنظم میشوند. فرد مبتلا به پارکینسون ممکن است گامهای کوتاهتری بردارد و مشکلات در تغییر جهت حرکت داشته باشد.
- مشکلات تعادل و هماهنگی: بیماران ممکن است مشکلاتی در حفظ تعادل خود داشته باشند و به سختی تغییر موقعیت بدهند. آنها نیز ممکن است مشکلات در هماهنگی حرکتی و انجام فعالیتهای روزمره داشته باشند.
- عوارض رفتاری و روانشناختی: برخی از بیماران، دچار تغییرات در رفتار نظیر: افسردگی، اضطراب، مشکلات خواب، کاهش حافظه و تغییرات شخصیتی میشوند.
- مشکلات صوتی: صدای فرد مبتلا به پارکینسون میتواند ضعیف، لرزان و نامنظم باشد. این مشکل صدا باعث اختلال در گفتار و ارتباطات اجتماعی میشود.
- تغییرات عصبی: پارکینسون، باعث ایجاد تغییرات در عصبهای مرتبط با عملکردهای غیر حرکتی میشود. این تغییرات شامل: اختلالات خواب، مشکلات در حس بو و طعم، مشکلات گوارشی، مشکلات جنسی و اختلالات تنفسی است.
همچنین بخوانید: فوق تخصص لرزش دست!
علتهای بیماری پارکینسون
بیماری پارکینسون در بیشتر موارد، به صورت اساسی و بدون علت خاصی رخ میدهد و علل دقیق آن هنوز به طور کامل مشخص نشده است. با این حال، برخی عوامل مرتبط با بروز بیماری پارکینسون وجود دارد که در زیر به برخی از آنها اشاره میکنیم:
-
- عوامل ژنتیکی: وجود عوامل ژنتیکی میتواند نقش مهمی در بروز بیماری پارکینسون داشته باشند. تحقیقات نشان داده است که برخی از موارد پارکینسون خانوادگی است و تغییر در ژنهای خاص میتواند خطر ابتلا به بیماری را افزایش دهد.
- عوامل محیطی: برخی عوامل محیطی نیز ممکن است در بروز بیماری پارکینسون، نقش داشته باشند. این عوامل شامل: تماس با سموم محیطی مانند: پستانداران آلوده به بیولوژیکهای شیمیایی، مواد شیمیایی صنعتی، آلودگی آب و هوا، استفاده از بعضی داروها و مواد مخدر میشوند.
- عوامل عصبشناختی: نقص در عملکرد سیستم عصبی مرکزی و نقاط خاصی از مغز، در بروز بیماری پارکینسون موثر است که شامل: پالیدومی نیگرا و سوبستانتیا نیگرا میشود.
- التهاب و استرس اکسیداتیو: التهاب و استرس اکسیداتیو (که ناشی از تولید زیاد رادیکالهای آزاد در بدن است)، در تخریب سلولهای عصبی دوپامینرژیک و بروز بیماری پارکینسون دخیل هستند.

تشخیص بیماری پارکینسون
تشخیص بیماری پارکینسون بر اساس بررسی سابقه پزشکی بیمار و ارزیابی علائم حاضر صورت میگیرد. متخصص مغز و اعصاب شرایط بالینی بیمار را بررسی کرده و معاینه نورولوژیک انجام میدهد. بررسیهای تکمیلی مانند: آزمایشهای خون، تصویربرداری مغزی و آزمایشهای عصبشناسی نیز برای تایید و تشخیص نهایی بیماری پارکینسون مورد استفاده قرار میگیرند.
درمان پارکینسون
در حال حاضر، درمان بیماری پارکینسون از طریق کنترل علائم و کاهش شدت آنها انجام میشود. از روشهای درمانی شامل داروهای ضد پارکینسونی، فیزیوتراپی، رژیم غذایی، ورزش برای پارکینسون و جراحی استفاده میشود. در برخی موارد، درمانهای جدیدی مانند: استفاده از عصاره گیاهی مقطعی به نام لوودوپا نیز در نظر گرفته شدهاند که قابلیت کاهش علائم بیماری را دارند.
هدف از درمانهای مختلف، بهبود علائم، کنترل بیماری و بهبود کیفیت زندگی بیماران است. برای تشخیص و درمان دقیق بیماری پارکینسون، توصیه میشود با پزشک متخصص مغز و اعصاب یا نورولوژی مشورت کنید. این شیوهها عبارتاند از:
- شیوه دارویی
- درمانهای فیزیکی
- روشهای شناختی-رفتاری
- جراحی
- رژیم درمانی
درمان دارویی
درمان دارویی بیماری پارکینسون برای کنترل علائم بیماری و بهبود کیفیت زندگی بیماران استفاده میشود. روشهای دارویی شامل مصرف داروها با اهداف مختلف میشود. در زیر برخی از دستههای دارویی معمول برای درمان پارکینسون آورده شده است:
- لوودوپا (Levodopa): لوودوپا یک داروی مهم در درمان پارکینسون است. این دارو به عنوان یک پیش ماده برای تولید دوپامین (نوروترانسمیتر کاهش یافته در مغز بیماران پارکینسونیست) استفاده میشود. لوودوپا به طور معمول با کاربیدوپا (Carbidopa) ترکیب میشود تا موجب بهبود جذب و استفاده از آن در بدن شود.
- آگونیستهای دوپامینی (Dopamine agonists): این دسته از داروها به نوروترانسمیتر دوپامین شباهت دارند و به عنوان جایگزین لوودوپا استفاده میشوند. برخی از آگونیستهای دوپامینی شامل پرامیپکسول (Pramipexole) و روپینیرول (Ropinirole) هستند.
- مهارکنندههای آنزیم مونوآمین اکسیداز (MAO-B inhibitors): این دسته داروها، آنزیم مونوآمین اکسیداز، که مسئول تجزیه دوپامین در مغز است را مهار میکنند و مانع تجزیه دوپامین میشوند و سطح آن را در مغز افزایش میدهند. راساژیلین (Rasagiline) و سلگیلین (Selegiline) از این دسته داروها هستند.
- آنتیکولینرژیکها (Anticholinergics): این دسته داروها به عنوان مهارکنندههای گیرندههای آنتیکولینرژیک عمل میکنند. آنتیکولینرژیکها ممکن است در کنترل لرزشهای دست و کاهش سفتی عضلات موثر باشند. برخی از داروهای آنتیکولینرژیک شامل ترههیدروزین (Trihexyphenidyl) و بنزتروپین (Benztropine) هستند.
- آمانتادین (Amantadine): این دارو به عنوان یک آنتیویروس و همچنین به عنوان یک داروی ضد پارکینسونیست عمل میکند. آمانتادین ممکن است در کاهش علائم پارکینسون مانند لرزش و سفتی عضلات موثر باشد.
مهم است بدانید: هر فرد با بیماری پارکینسون نیاز به برنامه درمانی منحصر به فرد دارد. نوع و دوز داروها بر اساس شدت علائم، واکنش به درمان و وضعیت سلامت عمومی هر فرد تعیین میشود. برای تجویز و استفاده از داروهای مربوط به بیماری پارکینسون، همواره باید با یک پزشک متخصص مشاوره و هماهنگی کنید.
فیزیوتراپی
درمان فیزیکی یا فیزیوتراپی پارکینسون، به عنوان یک روش کمکی در درمان بیماری پارکینسون استفاده میشود. هدف اصلی از فیزیوتراپی در بیماران پارکینسونی، بهبود علائم حرکتی، افزایش مهارتهای حرکتی و بهبود کیفیت زندگی است. درمان فیزیکی میتواند توسط فیزیوتراپیستهای حرفهای و متخصص انجام شود.
روشهای درمان فیزیکی برای بیماران پارکینسون ممکن است شامل موارد زیر باشد:
- تمرینات حرکتی: تمرینات حرکتی، از جمله تمرینات استحکامبندی عضلات، تمرینات تعادل و تمرینات کاربردی روزمره که به افزایش قدرت عضلات، بهبود تعادل و کنترل حرکتی کمک میکنند. این تمرینات عموماً به صورت منظم روشهای مناسب انجام میشوند.
- تمرینات هوازی: تمرینات هوازی، مانند پیادهروی، دوچرخه سواری یا شنا، میتوانند به بهبود قدرت قلب و عروق، استقامت و سلامت عمومی بیماران پارکینسون کمک کنند.
- تمرینات تعادل و کنترل حرکتی: تمریناتی که بر روی بهبود تعادل و کنترل حرکتی تمرکز دارند، میتوانند به کاهش خطر افتادن و افزایش اعتماد به نفس در بیماران پارکینسون کمک کنند. این تمرینات شامل: تمرینات تعادلی، تمرینات راه رفتن با موانع و تمرینات تعادل بر روی سطوح نرم میشوند.
درمانهای رفتاری
روش درمان شناختیرفتاری، معمولاً آموزش مهارتهای مدیریت استرس، تکنیکهای تغییر رفتاری و آموزش مهارتهای ارتباطی هستند.
این نوع از درمان (CBT) یک نوع روش درمانی است که بر ارتباط بین افکار، احساسات و رفتارها تمرکز دارد. در این روش، نحوه فکر کردن و رفتارهای فرد میتوانند تأثیر قابل توجهی در روند بیماری و بهبود آن داشته باشند. CBT برای درمان انواع مشکلات روانی، اعم از اضطراب، افسردگی، اختلالات خوردن، اعتیاد، اختلالات خواب و بسیاری از مشکلات روانشناختی دیگر استفاده میشود.
جراحی
جراحی پارکینسون یک روش درمانی است که معمولاً در مواردی که درمانهای دارویی و سایر روشهای دیگر برای مدیریت بیماری پارکینسون کافی نباشند، استفاده میشود. این جراحیها به منظور کاهش علائم حرکتی ناخواسته و بهبود کیفیت زندگی بیماران پارکینسون انجام میشوند. در زیر، برخی از روشهای جراحی پارکینسون را شرح میدهم:
- عمل جراحی عمیق مغز (DBS): در این روش، الکترودهایی که به سیستم تحریک عمیق مغز متصل هستند، به مناطق خاصی از مغز که در کنترل حرکت عضلات نقش دارند، کاشته میشوند. این الکترودها سیگنالهای الکتریکی به مغز ارسال میکنند تا علائم ناخواسته را کاهش دهند و حرکت را بهبود بخشند.
- تلفیق عمل جراحی مغز و تحریک عصبی عمودی (STN-DBS): در این روش، الکترودها به منطقه عمیقی از مغز به نام هسته زیرتالامیک استیلونی کاشته میشوند. این منطقه در کنترل حرکت عضلات نقش دارد و تحریک آن میتواند علائم پارکینسون را کاهش دهد.
- تلفیق عمل جراحی مغز و تحریک عصبی زودیگری (GPi-DBS): در این روش، الکترودها به هسته پالیدوس اینترنوس مغز کاشته میشوند. تحریک این منطقه میتواند به کاهش علائم ناخواسته و بهبود حرکت کمک کند.
- رادیوفرکوئنسی ثابت (RF): این روش شامل استفاده از امواج رادیویی برای ایجاد حرارت در مناطق مشخصی از مغز است. این حرارت میتواند باعث ایجاد تخریب و تخدیر ناخواسته در مناطق مغزی شود که مسئول علائم پارکینسون هستند و باعث بهبود علائم میشود.
رژیم غذایی
تغذیه سالم و منظم نقش مهمی در کنترل علائم بیماری پارکینسون دارد. مصرف مواد غذایی غنی از آنتیاکسیدانها مانند میوهها و سبزیجات، ماهی و مواد غذایی حاوی فیبر میتواند به بهبود وضعیت بیماران کمک کند. این روش میتواند به کنترل علائم بیماری پارکینسون و سلامت عمومی بیمار کمک کند.
در مورد رژیم غذایی پارکینسون بیشتر بخوانید!

کلام پایانی
پارکینسون، بر زندگی افرادی که به آن مبتلا هستند بسیار تاثیرگذار است. با توجه به پیشرفتهای علمی و پزشکی، درمانهای موثری برای مدیریت علائم و کاهش تاثیرات این بیماری در دسترس قرار گرفته است. با افزایش آگاهی درباره این بیماری و اقدامات پیشگیرانه، میتوان بهبود و کنترل بهتری بر روی علائم و کیفیت زندگی فرد مبتلا به آن داشت. همچنین، تحقیقات بیشتر در زمینه علتها و درمانهای نوین، بهبود مداوم در مدیریت این بیماری را ممکن میسازد.
بله، بیماری پارکینسون ممکن است تاثیراتی بر عملکرد شناختی افراد داشته باشد، از جمله مشکلات حافظه، تمرکز و توجه، و تغییرات در تفکر و پردازش اطلاعات.
بله، وجود عوامل ژنتیکی میتواند خطر ابتلا به بیماری پارکینسون را افزایش دهد.


